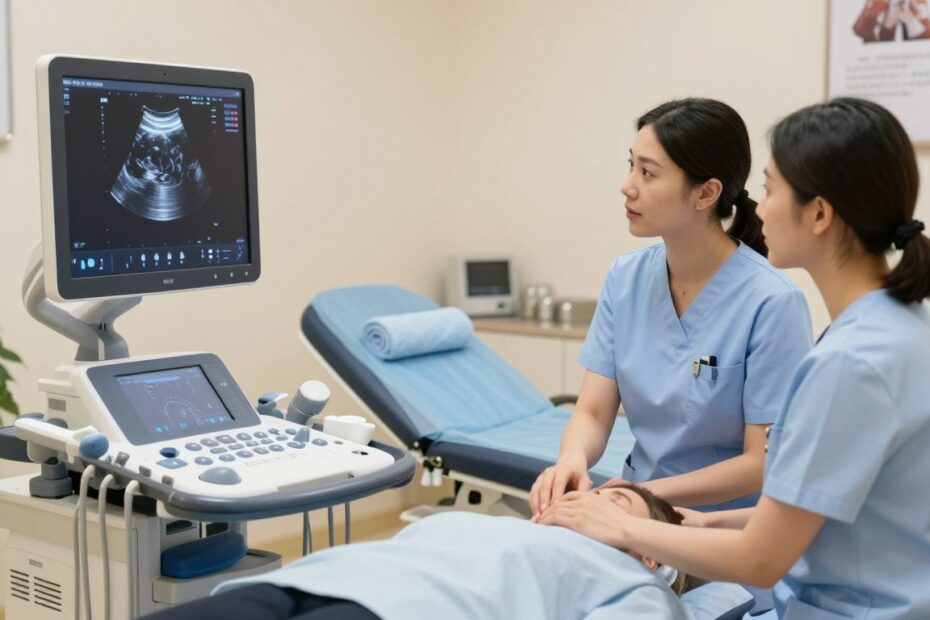
Czy wiesz, że właściwe podejście do wizyty może znacząco zmniejszyć stres i poprawić jakość obrazu? To pytanie prowokuje do refleksji i zachęca do dalszej lektury.
W tym wstępie wyjaśnimy, czym jest usg dopochwowe i dlaczego najczęściej nie wymaga skomplikowanych działań przed badaniem. Badanie jest nieinwazyjne, bezpieczne i zazwyczaj krótkie.
Opiszemy, kiedy pojawiają się najczęstsze pytania o czczo, pęcherz czy higienę. Podpowiemy, jak umówić termin, czego oczekiwać w gabinecie i jak wykorzystać opis lub zdjęcia w dokumentacji.
Naszym celem jest uporządkowanie faktów dotyczących badań ginekologicznych, by każda czytelniczka wiedziała, czego się spodziewać i jak rozmawiać z lekarzem.
Kluczowe wnioski
- usg dopochwowe to zwykle szybkie i bezpieczne badanie.
- Prawidłowe przygotowanie wpływa na komfort i jakość obrazu.
- Dowiesz się, jak przebiega wizyta i odbiór dokumentacji.
- Regularne kontrole wspierają profilaktykę zdrowia na różnych etapach życia.
- W tekście omówimy także sytuacje szczególne, np. ciąża czy kontrolę zmian.
Czym jest USG transwaginalne i co ocenia badanie USG narządów rodnych
Badanie dopochwowe wykorzystuje fale ultradźwiękowe, by zobrazować strukturę narządów miednicy mniejszej. Sonda ma około 2 cm średnicy i 15–20 cm długości. Stosuje się jednorazową osłonkę i żel, co zwiększa higienę i jakość obrazu.
Bliskość sondy względem tkanek poprawia rozdzielczość w porównaniu do metody przezbrzusznej. Dźwięk odbija się od tkanek i tworzy obraz na monitorze, który lekarz analizuje w czasie rzeczywistym.
- Ocena macicy: szyjka, trzon, pozycja oraz ewentualne wady.
- Endometrium: grubość i jednorodność — istotne przy monitorowaniu zmian i przesiewie raka trzonu macicy.
- Jajniki: wielkość, położenie, pęcherzyki i zmiany, które mogą wymagać dalszej diagnostyki.
- Zatoka Douglasa: obecność płynu lub niepokojących zmian za macicą.
Badanie może być wykonywane profilaktycznie lub diagnostycznie, w zależności od objawów. Zakres i przebieg badania dostosowuje się do celu, np. kontrola torbieli lub monitorowanie cyklu.
Kiedy wykonuje się USG transwaginalne i w jakich przypadkach lekarz je zleca
Badanie dopochwowe wykonuje się zarówno w ramach rutynowej kontroli, jak i przy podejrzeniu konkretnych schorzeń. Lekarz zleca je, gdy pacjentka zgłasza nieprawidłowe krwawienia, zaburzenia cyklu lub silne bóle w dole brzucha.
Najczęstsze wskazania obejmują:
- nieprawidłowe krwawienia i zaburzenia miesiączkowania;
- bolesne miesiączki, ból podbrzusza lub bolesne współżycie;
- monitoring owulacji podczas starań o ciążę — czasem nawet co 2 dni;
- kontrola po poronieniu oraz ocena wczesnej ciąży do około 12.–13. tygodnia;
- ocena zmian takich jak torbiele czy mięśniaki oraz element czujności onkologicznej (ocena endometrium i jajników przy ryzyku raka).
W ramach profilaktyce zdrowia ginekologicznego badaniem najczęściej objęte są współżyjące kobiety około raz w roku, jeśli nie ma innych wskazań. W przypadku zmian patologicznych lekarz może zlecić badania częściej.
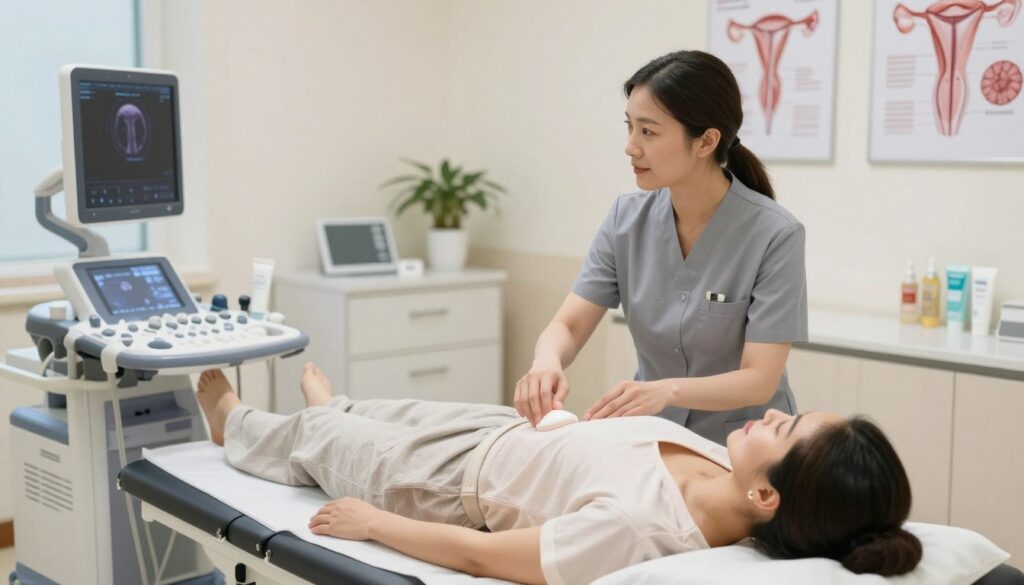
Gdy badanie jest zlecone „na już” z powodu objawów, warto zabrać dotychczasową dokumentację i spisać pytania do lekarza. To ułatwia szybką diagnostykę i planowanie dalszych kroków.
USG transwaginalne przygotowanie przed wizytą – co zrobić, a czego nie trzeba
Kilka prostych kroków przed wyjściem może zwiększyć komfort pacjentki i skrócić czas badania.
Lista przed wizytą — zabierz dowód, listę leków i poprzednie wyniki badań narządu rodnego. Wygodne ubranie i wkładka higieniczna „na wszelki wypadek” to dobry pomysł.
Nie ma potrzeby być na czczo ani zmieniać diety. Badanie jest zwykle krótkie i nie wymaga środków przeczyszczających.
W standardowej procedurze najlepiej przyjść z pustym pęcherzem. Wypełniony pęcherz moczowy może zwiększyć dyskomfort i nie poprawia jakości obrazu.
Wyjątki: przy uroginekologii lekarz może poprosić pacjentki o ocenę najpierw przy pełnym pęcherzu, a potem po oddaniu moczu.
- Higiena okolic intymnych — zalecana, ale depilacja nie jest konieczna.
- W gabinecie używa się sondy z jednorazową osłonką i żelem — pacjentka niczego nie musi przynosić.
- Orientacyjny czas wizyty: około 10 minut dla samego badania; cała wizyta może trwać dłużej.
Czego nie trzeba: picia dużej ilości wody jak przy przezbrzusznym badaniu, specjalnych leków czy „magicznych” terminów — chyba że lekarz zaleci inaczej.
Przeciwwskazania i alternatywy dla kobiet, które nie rozpoczęły współżycia
Kobietom, które nie rozpoczęły współżycia zwykle nie wykonuje się badania dopochwowego. Wprowadzenie sondy może naruszać komfort i naruszyć tkanki młodej pacjentki. Lekarz wybierze metodę, która zapewni obrazowanie przy poszanowaniu granic.
Praktyczne przeciwwskazania to świeże rany, infekcje lub okres tuż po inwazyjnych zabiegach w obrębie narządów płciowych. W takich sytuacjach wprowadzanie instrumentów do pochwy jest niewskazane.
- Najczęstsza alternatywa: badanie przez powłoki brzuszne — bezinwazyjne i szeroko dostępne.
- Głowica przyłożona do krocza daje dodatkowe informacje, gdy obraz z powłok jest niewystarczający.
- Badanie przez odbyt rozważa się w określonych wskazaniach diagnostycznych.
Dobór metody zależy od celu badania i komfortu pacjentki. Warto omówić z lekarzem historię współżycia i aktualne dolegliwości. Zapytaj o plan badania przed jego rozpoczęciem, by znać alternatywy i oczekiwaną jakość obrazu.
Jak przebiega USG dopochwowe krok po kroku w gabinecie
Przebieg badania rozpoczyna się od krótkiego wywiadu i wyjaśnienia przez lekarza. Pacjentka kładzie się na leżance lub fotelu ginekologicznym, często z uniesioną miednicą. Zdejmuje dolne partie odzieży i bieliznę.
Lekarz zakłada na sondę jednorazową osłonkę i nakłada żel. Sonda ma ok. 2 cm średnicy i 15–20 cm długości. Badanie jest wykonywane delikatnie, z płynnymi ruchami, by ocenić poszczególne struktury.
Całe badanie trwa zwykle około 10 minut. Jeśli pojawi się ból, pieczenie lub silny dyskomfort, trzeba to od razu zgłosić lekarzowi. Pacjentki z endometriozą, stanami zapalnymi lub wadami anatomicznymi mogą czuć większy dyskomfort.
Masz prawo pytać w trakcie badania i prosić o wytłumaczenie tego, co widać na ekranie. Warunki zapewniają intymność: jednorazowe osłonki, żel i zasłony zależnie od placówki.
| Etap | Co robi lekarz | Średni czas |
|---|---|---|
| Przyjęcie pacjentki | Wywiad, ułożenie na leżance | 1–2 min |
| Przygotowanie sondy | Osłonka jednorazowa i żel | 1 min |
| Właściwe badanie | Delikatne wprowadzenie, ruchy sondą, ocena | 6–10 min |
| Wyjaśnienie wyników | Omówienie obrazu i następne kroki | 2–5 min |
Wyniki badania i co dalej: opis, zdjęcia, interpretacja zmian w czasie
Zaraz po badaniu lekarz dołącza opis i często drukuje zdjęcia, żeby ułatwić kontrolę zmian w czasie. Wyniki otrzymasz zwykle od ręki i możesz je zabrać do domu.
Co zawiera opis? Zwykle wielkość, lokalizacja i echogeniczność zmian. Dokument obejmuje też ocenę endometrium i struktur macicy oraz jajników.
Zdjęcia ułatwiają porównania przy kolejnych badaniach. Niewielkie różnice w wymiarach mogą wynikać z kąta pomiaru, nie zawsze z realnego wzrostu zmiany.
Pamiętaj, że dalsze kroki zależą od obrazu klinicznego. W ramach diagnostyki lekarz może zlecić badania krwi, testy hormonalne, cytologię lub kontrolne badanie obrazowe.
Na wizytę kontrolną zabierz poprzednie opisy i zdjęcia. Zapisuj objawy, daty krwawień i nasilenie bólu — to pomaga w ocenie postępu zmian i realnych potrzeb leczenia.
| Element wyniku | Co oznacza | Co dalej |
|---|---|---|
| Wielkość zmiany | Mięsień/macica, torbiel/jajniki | Monitorowanie co kilka miesięcy |
| Echogeniczność | Jednorodna vs niejednorodna | Dodatkowe badania obrazowe lub biopsja |
| Obecność płynu | Może sugerować stan zapalny | Badania krwi i kontrola |
Spokojna wizyta bez stresu – jak zadbać o swoje zdrowie i regularność badań
Krótka wizyta u ginekologa może przebiegać bez stresu, jeśli zaplanujesz kilka prostych kroków. Przyjdź w wygodnym stroju, przygotuj pytania i weź wcześniejsze wyniki. To usprawnia przebieg badań i daje poczucie kontroli.
Komunikacja z lekarzem jest kluczowa: zgłoś ból, niepokój lub wcześniejsze złe doświadczenia. Dzięki temu badanie może być prowadzone delikatniej i z wyjaśnieniami na bieżąco.
Zadbaj o regularność układu rozrodczego — profilaktyczne badania zwykle wystarczą raz w roku, a częstsze konsultacje zależą od zaleceń. Przechowuj opisy i zdjęcia, zapisuj cykl, krwawienia i leki.
Reaguj szybko przy nowych objawach: nasilone bóle, nietypowe krwawienia lub nagłe zmiany to sygnał do pilnej wizyty. Nie odkładaj dbania o zdrowie — wczesna diagnostyka ułatwia decyzje terapeutyczne.

Ekspert w obszarze pulmonologii i fizjologii oddychania, specjalizujący się w profilaktyce oraz wczesnym rozpoznawaniu chorób płuc. Koncentruje się na analizie aktualnych badań i wytycznych oraz popularyzacji sprawdzonych metod wspierania kondycji układu oddechowego, z naciskiem na rzetelność i precyzję merytoryczną.